سرطان دهانه رحم وضعیتی است که در آن سلولهای دهانه رحم دچار تغییرات غیرطبیعی شده و به سرعت تکثیر مییابند. این نوع سرطان از جمله شایعترین سرطانها بهویژه در کشورهای در حال توسعه به شمار میآید.
عدم تشخیص و درمان به موقع میتواند تهدید جدی برای جان فرد ایجاد کند. این بیماری اغلب در مراحل اولیه بدون علائم مشخص است و معمولاً زمانی نشانههای واضح ظاهر میشوند که سرطان به مراحل پیشرفته و شدید خود رسیده باشد.
سرطان دهانه رحم از معدود سرطانهایی است که با غربالگری بهموقع و آزمایشهای تخصصی میتوان از آن پیشگیری کرد.
به همین دلیل، انجام منظم آزمایشهای غربالگری مانند پاپ اسمیر و تست HPV اهمیت حیاتی دارد، چرا که این آزمایشها میتوانند تغییرات سلولی پیشسرطانی را قبل از ظهور علائم شناسایی کنند و امکان درمان موفق را افزایش دهند.
در این مطلب که در گروه علمی بهترین آزمایشگاه شمال تهران تهیه شده است، با آزمایش پاپ اسمیر و تست HPV آشنا میشویم، تفاوتهای آنها را بررسی میکنیم و بهترین زمان انجام هر کدام را توضیح میدهیم.
سرطان دهانه رحم چقدر شایع است؟
بر اساس آمار جهانی و دادههای موجود در ایران:
• سالانه بیش از ۱۰۵۰ مورد جدید سرطان دهانه رحم در کشور تشخیص داده میشود.
• در بسیاری از موارد، علت اصلی عدم انجام بهموقع آزمایش پاپ اسمیر یا HPV است.
تفاوت تست پاپ اسمیر و HPV
بهطور کلی، دو آزمایش اصلی برای شناسایی سرطان دهانه رحم وجود دارد که نقش مهمی در پیشگیری و تشخیص زودهنگام این بیماری ایفا میکنند.
این آزمایشها به پزشکان کمک میکنند تا سلولهای غیرطبیعی یا عفونتهای ویروسی مرتبط با سرطان را قبل از بروز علائم قابل مشاهده، شناسایی کنند و بدین ترتیب امکان درمان به موقع و مؤثر فراهم شود.
آزمایش پاپ اسمیر: راهی مطمئن برای تشخیص و پیشگیری از سرطان دهانه رحم
آزمایش پاپ اسمیر یکی از روشهای مهم و رایج در غربالگری سرطان دهانه رحم است که نقش حیاتی در تشخیص زودهنگام و پیشگیری از این بیماری ایفا میکند. با انجام این تست میتوان سلولهای غیرطبیعی دهانه رحم را شناسایی کرد که ممکن است در آینده به سرطان تبدیل شوند و بدین ترتیب فرصت بیشتری برای درمان فراهم میشود.
چرا آزمایش پاپ اسمیر اهمیت دارد؟
سرطان دهانه رحم یکی از شایعترین سرطانها در زنان، به خصوص در کشورهای در حال توسعه است و سالانه تعداد قابل توجهی مرگ و میر ناشی از آن گزارش میشود. متأسفانه، این بیماری در مراحل اولیه معمولاً علائم واضحی ندارد و اغلب زمانی تشخیص داده میشود که به مراحل پیشرفته رسیده است. آزمایش پاپ اسمیر با بررسی سلولهای دهانه رحم، میتواند تغییرات پیشسرطانی یا سرطانی را در مراحل ابتدایی شناسایی کند و از پیشرفت بیماری جلوگیری کند.
مراحل انجام آزمایش پاپ اسمیر
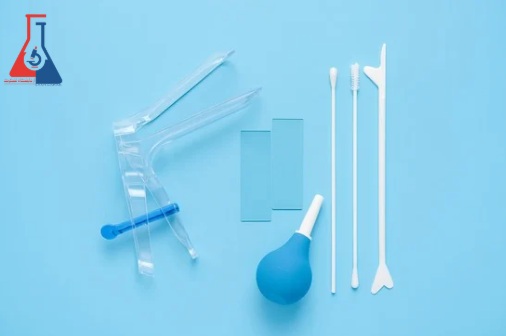
برای انجام این آزمایش، پزشک با استفاده از یک وسیله به نام اسپکلوم، دهانه رحم را در معاینه لگن باز میکند. سپس با استفاده از یک برس یا چوبک نرم نمونهای از سلولهای سطح دهانه رحم جمعآوری میشود و به آزمایشگاه ارسال میگردد تا سلولها از نظر تغییرات غیرطبیعی بررسی شوند. این فرایند کوتاه، بدون درد یا با ناراحتی بسیار کم انجام میشود.
چه کسانی باید آزمایش پاپ اسمیر انجام دهند؟
اغلب زنان از سن ۲۰ یا ۲۱ سالگی به بعد باید به صورت منظم و طبق نظر پزشک، آزمایش پاپ اسمیر انجام دهند. این آزمایش به ویژه برای زنانی که فعالیت جنسی دارند و در گروه سنی ۲۱ تا ۶۵ سال قرار دارند اهمیت بالایی دارد. همچنین، انجام منظم آزمایش پاپ اسمیر یکی از اقدامات کلیدی در مراقبتهای بهداشتی زنان محسوب میشود.
کولپوسکوپی؛ مرحله بعد از پاپ اسمیر در صورت نیاز
در مواردی که نتایج پاپ اسمیر مشکوک یا غیرطبیعی باشد، پزشک ممکن است برای بررسی دقیقتر، از روش کولپوسکوپی استفاده کند. در این روش با استفاده از میکروسکوپ مخصوص، دهانه رحم بهطور مستقیم مشاهده میشود تا هرگونه ضایعه یا تغییر غیرطبیعی بهتر شناسایی گردد.
آزمایش HPV: بررسی ویروس مهم در بروز سرطان دهانه رحم
آزمایش HPV به منظور شناسایی وجود ویروس پاپیلومای انسانی (HPV) در دهانه رحم انجام میشود. دهانه رحم بخش پایینی رحم است که به داخل واژن باز میشود و این ویروس یکی از عوامل اصلی بروز سرطان دهانه رحم به شمار میرود.
ویروس HPV چیست؟
HPV یک عفونت مقاربتی (STI) است که در اکثر افراد بهطور خود به خود و بدون درمان پاک میشود، اما در برخی موارد میتواند باعث تغییرات سلولی غیرطبیعی در دهانه رحم شده و زمینهساز سرطان شود. انواع خاصی از این ویروس، به ویژه سویههای پرخطر، ارتباط مستقیمی با سرطان دهانه رحم دارند.
چطور آزمایش HPV انجام میشود؟
روش انجام این آزمایش مشابه تست پاپ اسمیر است. پزشک با قرار دادن یک اسپکولوم در واژن، سلولهایی را با برس نرم از سطح دهانه رحم جمعآوری میکند. نمونه جمعآوری شده به آزمایشگاه فرستاده میشود تا وجود ویروس و نوع آن بررسی گردد.
چه کسانی به آزمایش HPV نیاز دارند؟
• زنان بالای ۳۰ سال میتوانند آزمایش HPV را به صورت ترکیبی با پاپ اسمیر انجام دهند تا دقت غربالگری افزایش یابد.
• در برخی شرایط، آزمایش HPV به جای پاپ اسمیر نیز مورد استفاده قرار میگیرد.
• زنانی که سیستم ایمنی ضعیفتری دارند؛ مانند افراد مبتلا به HIV، کسانی که شیمیدرمانی شدهاند یا پیوند عضو داشتهاند، نیازمند آزمایشهای مکررتر هستند.
انجام همزمان (Co-testing)
گاهی پزشک پیشنهاد میدهد هر دو آزمایش با هم انجام شود.
انجام همزمان این دو تست (Co-testing) باعث افزایش حساسیت و دقت در شناسایی سلولهای غیرطبیعی و ویروس HPV میشود و به پزشک کمک میکند تا تصمیمات درمانی بهتری اتخاذ کند.
تفاوت آزمایش پاپ اسمیر و تست HPV چیست؟
آزمایش پاپ اسمیر یک روش سلولی است که تغییرات احتمالی و غیرطبیعی سلولهای دهانه رحم را شناسایی میکند، در حالی که تست HPV به منظور تشخیص وجود ویروس پاپیلومای انسانی (یا زگیل تناسلی) در همین ناحیه انجام میشود.
نکته مهم:
تست پاپ اسمیر به طور مستقیم ویروس HPV را شناسایی نمیکند، بلکه سلولهایی را بررسی میکند که ممکن است به علت عفونت HPV دچار تغییرات غیرطبیعی شده باشند. جالب است بدانید که هر دو آزمایش میتوانند از یک نمونه سلولی مشابه که در جریان پاپ اسمیر گرفته شده، انجام شوند و نیاز به نمونهگیری جداگانه نیست.
رابطه آزمایش پاپ اسمیر و ویروس HPV
بیشترین علت سرطان دهانه رحم، ویروس پاپیلومای انسانی (HPV) است که از طریق تماس جنسی منتقل میشود. این ویروس انواع مختلفی دارد و برخی از سویههای آن با خطر بالاتر ابتلا به سرطان همراه هستند. آزمایش پاپ اسمیر میتواند تغییرات سلولی ناشی از عفونت HPV را شناسایی کند، اما برای تشخیص دقیقتر وجود ویروس، معمولاً آزمایش HPV نیز به صورت مکمل انجام میشود.
آیا تست پاپ اسمیر و HPV باید به صورت منظم انجام شوند؟
اکثر زنان بین ۲۱ تا ۶۵ سال باید آزمایش پاپ اسمیر را بهعنوان بخشی از مراقبتهای بهداشتی روتین خود در نظر بگیرند. حتی اگر فرد از نظر جنسی فعال نباشد، واکسن HPV دریافت کرده باشد یا در دوران یائسگی باشد، انجام این آزمایش همچنان ضروری است.
توصیههای کلیدی کارشناسان:
• زنان ۲۱ تا ۲۹ سال: انجام آزمایش پاپ اسمیر هر ۳ سال یکبار
• زنان ۳۰ تا ۶۵ سال: یکی از گزینههای زیر توصیه میشود:
o پاپ اسمیر هر ۳ سال یکبار
o تست HPV هر ۵ سال یکبار
o یا انجام همزمان هر دو تست (Co-testing) هر ۵ سال یکبار
• زنان بالای ۶۵ سال: در صورتی که تاکنون آزمایش انجام ندادهاند یا در ۱۰ سال گذشته غربالگری منظم نداشتهاند، باید با پزشک مشورت کنند.
نکته مهم درباره تست HPV
انجام تست HPV برای زنان بالای ۳۰ سال بسیار مؤثر است، زیرا اگرچه ویروس HPV در زنان زیر ۳۰ سال بسیار شایع است، معمولاً در این گروه سنی بهصورت خودبهخود پاک میشود و نیازی به آزمایش منظم نیست. انجام تست HPV به تنهایی یا همراه با پاپ اسمیر در زنان ۳۰ ساله و بالاتر، میتواند ریسک ابتلا به سرطان دهانه رحم را بهتر پیشبینی و کنترل کند.
توصیههای مهم قبل از انجام تست
• انجام آزمایش ۵ تا ۱۰ روز پس از پایان پریود
• خودداری از رابطه جنسی ۴۸ ساعت قبل از تست
• عدم استفاده از دوش واژینال یا داروهای موضعی قبل از آزمایش
تفسیر نتایج
تفسیر آزمایش HPV چگونه انجام میشود؟
در آزمایش HPV، نمونه سلولی جمعآوری شده از دهانه رحم به آزمایشگاه فرستاده میشود تا وجود ویروس پاپیلومای انسانی (HPV) بررسی شود. این آزمایش معمولاً برای شناسایی انواع پرخطر ویروس HPV انجام میشود که میتوانند منجر به سرطان دهانه رحم شوند.
نتایج آزمایش HPV به دو دسته کلی تقسیم میشود:
• نتیجه منفی:
به این معناست که ویروس HPV پرخطر در نمونه شناسایی نشده است و احتمال ابتلا به سرطان دهانه رحم بسیار کم است. این نتیجه معمولاً باعث آرامش خاطر میشود، اما همچنان انجام غربالگریهای دورهای توصیه میشود.
• نتیجه مثبت:
این به معنی شناسایی وجود ویروس HPV پرخطر در نمونه است. البته مثبت بودن آزمایش HPV به معنای ابتلا به سرطان نیست؛ بلکه نشاندهنده وجود ویروس است که ممکن است در طول زمان باعث تغییرات سلولی و افزایش خطر ابتلا به سرطان شود.
مراحل بعدی پس از نتیجه مثبت آزمایش HPV
اگر نتیجه تست HPV مثبت باشد، پزشک ممکن است توصیه به انجام آزمایشهای بیشتر کند، مانند:
• انجام آزمایش پاپ اسمیر (اگر همزمان انجام نشده باشد) برای بررسی تغییرات سلولی
• کولپوسکوپی جهت مشاهده دقیقتر دهانه رحم و نمونهبرداری در صورت نیاز
• پیگیری منظم و معاینات دورهای برای کنترل وضعیت ویروس و تغییرات سلولی
تفسیر آزمایش پاپ اسمیر چگونه انجام میشود؟
در آزمایش پاپ اسمیر، نمونه سلولی جمعآوری شده از دهانه رحم به آزمایشگاه ارسال میگردد تا زیر میکروسکوپ بررسی شود.
نتایج آزمایش پاپ اسمیر معمولاً به دو دسته کلی تقسیم میشوند:
• نتیجه منفی:
این نتیجه به معنای عدم وجود سلولهای غیرطبیعی یا تغییرات پیشسرطانی در نمونه است و نشان میدهد که دهانه رحم سالم است.
• نتیجه مثبت:
این بدان معناست که در نمونه سلولهای غیرطبیعی یا تغییر یافته دیده شده است. اما نکته مهم این است که نتیجه مثبت لزوماً به معنی سرطان نیست. سلولهای غیرطبیعی میتوانند ناشی از شرایط مختلفی مانند التهاب، عفونتهای باکتریایی یا ویروسی (مثل کلامیدیا، تبخال تناسلی، تریکومونیازیس، عفونت قارچی) و همچنین عفونت HPV باشند.
مراحل بعدی پس از نتیجه مثبت پاپ اسمیر
در صورت مشاهده سلولهای غیرطبیعی، پزشک ممکن است توصیه به انجام آزمایشهای تکمیلی و بررسیهای بیشتر کند، از جمله:
• تست HPV برای شناسایی وجود ویروس پاپیلومای انسانی
• کولپوسکوپی، که معاینه دقیقتر دهانه رحم با استفاده از میکروسکوپ است
• بیوپسی یا نمونهبرداری از نواحی غیرطبیعی
• کورتاژ یا پاکسازی دهانه رحم در موارد خاص
• اقدامات جراحی، در صورت نیاز و بسته به شدت ضایعات
شرایطی که ممکن است آزمایش پاپ اسمیر زودتر از زمان معمول شروع شود
گاهی اوقات به دلیل وجود برخی عوامل خطر، پزشک ممکن است توصیه کند آزمایش پاپ اسمیر زودتر از زمانبندی معمول آغاز شود و همچنین فاصله تکرار آن کوتاهتر در نظر گرفته شود. این عوامل خطر میتوانند احتمال بروز تغییرات پیشسرطانی یا سرطان دهانه رحم را افزایش دهند.
عوامل خطر مهم شامل موارد زیر هستند:
• سابقه تشخیص سرطان دهانه رحم
• وجود سلولهای پیشسرطانی یا غیرطبیعی در آزمایش پاپ اسمیر قبلی
• سابقه خانوادگی ابتلا به سرطان دهانه رحم
• تشخیص عفونتهای مرتبط با دهانه رحم در آزمایش پاپ اسمیر
• شروع رابطه جنسی در سنین پایین و یا ابتلا به زگیل تناسلی (HPV)
• استفاده از آزمایش پاپ اسمیر به منظور بررسی مشکلات نازایی
• قرار گرفتن در معرض ماده دیاتیل استیلبوسترول (DES) در دوران جنینی
• ابتلا به ویروس اچآیوی (HIV)
• وجود عفونت HPV همراه با دیسپلازی (تغییرات غیرطبیعی) در دهانه رحم
• ابتلا به عفونتهای مقاربتی دیگر مانند تبخال دستگاه تناسلی یا کلامیدیا
• ضعف سیستم ایمنی ناشی از پیوند عضو، شیمیدرمانی یا مصرف طولانی مدت کورتیکواستروئید
• سابقه مصرف سیگار
• داشتن چند شریک جنسی یا فعالیت جنسی پرخطر
در حضور هر یک از این عوامل، پزشک ممکن است برنامه غربالگری شما را تغییر دهد تا احتمال تشخیص به موقع و پیشگیری از پیشرفت بیماری افزایش یابد. همچنین، مراقبتهای ویژه و آزمایشهای تکمیلی برای این افراد توصیه میشود تا سلامت زنان حفظ شود.
تفاوت آزمایش پاپ اسمیر و کولپوسکوپی چیست؟
آزمایش پاپ اسمیر، که بهعنوان تست پاپ نیز شناخته میشود، روشی ساده و غیرتهاجمی است که در آن نمونهای از سلولهای دهانه رحم گرفته شده و برای شناسایی تغییرات سلولی اولیه که ممکن است به سرطان دهانه رحم منجر شوند، بررسی میگردد.
در صورتی که نتیجه پاپ اسمیر نشاندهنده وجود سلولهای غیرطبیعی باشد و یا تست HPV مثبت شود، پزشک ممکن است کولپوسکوپی را توصیه کند.
کولپوسکوپی چیست؟
کولپوسکوپی یک روش تشخیصی دقیقتر و تخصصیتر است که با استفاده از میکروسکوپ ویژهای به نام کولپوسکوپ، دهانه رحم را بهصورت مستقیم و با بزرگنمایی مشاهده میکند. این روش به پزشک کمک میکند تا محل دقیق ضایعات یا تغییرات غیرطبیعی را شناسایی کرده و در صورت نیاز، نمونهبرداری (بیوپسی) انجام دهد تا تشخیص دقیقتری صورت گیرد.
در حالی که پاپ اسمیر یک روش غربالگری است که بهصورت دورهای برای همه زنان توصیه میشود، کولپوسکوپی بهعنوان یک مرحله تشخیصی تکمیلی برای بررسی نتایج غیرطبیعی پاپ اسمیر و تست HPV انجام میشود و معمولاً توسط متخصص زنان انجام میگیرد.
آیا بعد از یائسگی باید پاپ اسمیر انجام شود؟
پس از ورود به دوران یائسگی، بسیاری از زنان ممکن است سوال کنند که آیا همچنان نیاز به انجام منظم آزمایش پاپ اسمیر دارند یا خیر. پاسخ این است که، اگر تا سن ۶۵ سالگی سابقه غربالگری منظمی داشتهاید و نتایج شما طبیعی بوده است، ممکن است پزشک توصیه به پایان دادن به انجام پاپ اسمیر کند.
اما در موارد زیر انجام پاپ اسمیر پس از یائسگی همچنان ضروری است:
• اگر تاکنون غربالگری منظمی انجام ندادهاید
• اگر سابقه سلولهای غیرطبیعی یا پیشسرطانی داشتهاید
• در صورت بروز علائم غیرمعمول مانند خونریزی غیرمنتظره یا درد
توصیههای دقیق درباره انجام پاپ اسمیر پس از یائسگی باید با نظر پزشک و براساس سوابق پزشکی هر فرد تعیین شود. مراقبتهای بهداشتی منظم حتی پس از یائسگی اهمیت زیادی در حفظ سلامت زنان دارد.
آیا نتایج تست پاپ اسمیر ممکن است خطا داشته باشد؟
بله، آزمایش پاپ اسمیر ممکن است نتیجه منفی کاذب بدهد، به این معنی که سلولهای غیرطبیعی در نمونه وجود دارند اما در گزارش آزمایش شناسایی نمیشوند. با این حال، نگران نباشید، زیرا انجام منظم آزمایشها این احتمال را به طور قابل توجهی کاهش میدهد.
عوامل مؤثر در بروز نتیجه منفی کاذب در پاپ اسمیر شامل موارد زیر است:
• حجم ناکافی نمونه سلولی: وقتی نمونه به اندازه کافی سلول جمعآوری نشود، احتمال تشخیص سلولهای غیرطبیعی کاهش مییابد.
• تعداد کم سلولهای غیرطبیعی: در برخی موارد تعداد این سلولها بسیار کم است و ممکن است در نمونه دیده نشوند.
• وجود سلولهای خونی یا التهابی: خون یا التهاب میتواند سلولهای غیرطبیعی را مخفی کند و باعث شود که در آزمایش قابل تشخیص نباشند.
آیا آزمایش پاپ اسمیر بیماریهای مقاربتی و نازایی را تشخیص میدهد؟
خیر، آزمایش پاپ اسمیر برای تشخیص تغییرات غیرطبیعی سلولهای دهانه رحم انجام میشود که میتواند منجر به سرطان دهانه رحم شود. این تغییرات معمولاً به دلیل ویروس پاپیلومای انسانی (HPV) ایجاد میشوند که یک بیماری مقاربتی است، اما پاپ اسمیر تنها سلولها را بررسی میکند و بهطور مستقیم وجود ویروس HPV یا دیگر بیماریهای مقاربتی را تشخیص نمیدهد.
علاوه بر این، تست پاپ اسمیر قادر به تشخیص نازایی (ناباروری) نیست و برای بررسی مشکلات مربوط به باروری باید آزمایشها و ارزیابیهای تخصصی دیگری انجام شود.
نکته مهم:
هیچ آزمایشی بهتنهایی بهعنوان «آزمایش بیماری مقاربتی» شناخته نمیشود. تشخیص بیماریهای منتقله از راه جنسی معمولاً از طریق معاینه بالینی، سابقه پزشکی و آزمایشهای اختصاصی توسط پزشک صورت میگیرد.
جمعبندی و خدمات آزمایشگاه لشگرک تهران
انجام بهموقع پاپ اسمیر و تست HPV میتواند تا ۹۰٪ از بروز سرطان دهانه رحم جلوگیری کند.
شما می تونید با رزرو آنلاین، وقت آزمایش پاپ اسمیر و HPV از آزمایشگاه لشگرک دریافت نمایید.
سوالات متداول
چند روز پس از اتمام قاعدگی میتوان پاپ اسمیر انجام داد؟
بهترین زمان انجام آزمایش پاپ اسمیر، حدود ۵ روز بعد از پایان پریود است تا نتیجه با دقت بیشتری بهدست آید.
التهاب شدید در نتیجه پاپ اسمیر به چه معناست؟
وجود التهاب یا قرمزی در پاپ اسمیر نشاندهنده افزایش گلبولهای سفید در دهانه رحم است. این وضعیت معمولاً شایع بوده و بهمعنای ابتلا به بیماری جدی مانند سرطان نیست، اما میتواند ناشی از عفونت یا تحریک بافت باشد. برای بررسی دقیقتر و درمان مناسب، بهتر است هرچه زودتر به پزشک زنان مراجعه کنید.
نمونه پاپ اسمیر تا چه مدت قابل نگهداری است؟
نمونه پاپ اسمیر باید حداکثر ظرف ۴۲ روز پس از جمعآوری پردازش شود. همچنین بهتر است حداکثر تا ۵ روز بعد از نمونهگیری به آزمایشگاه ارسال گردد تا کیفیت آن حفظ شود.
چند روز قبل از انجام پاپ اسمیر نباید رابطه داشت؟
دو روز پیش از آزمایش پاپ اسمیر از رابطه جنسی خودداری کنید. همچنین در این مدت از دوش واژینال، تامپون، کرمها یا ژلهای ضدبارداری و فومهای واژینال استفاده نکنید و در صورت داشتن رابطه، حتماً پزشک را مطلع کنید.
آیا متاپلازی در پاپ اسمیر خطرناک است؟
متاپلازی سنگفرشی تغییر غیرسرطانی در سلولهای پوشاننده بافتها و غدد است و اغلب از نوع غیرکراتینهکننده میباشد. این حالت معمولاً خطری برای ابتلا به سرطان ایجاد نمیکند و با بررسی و پیگیری پزشکی، جای نگرانی ندارد.